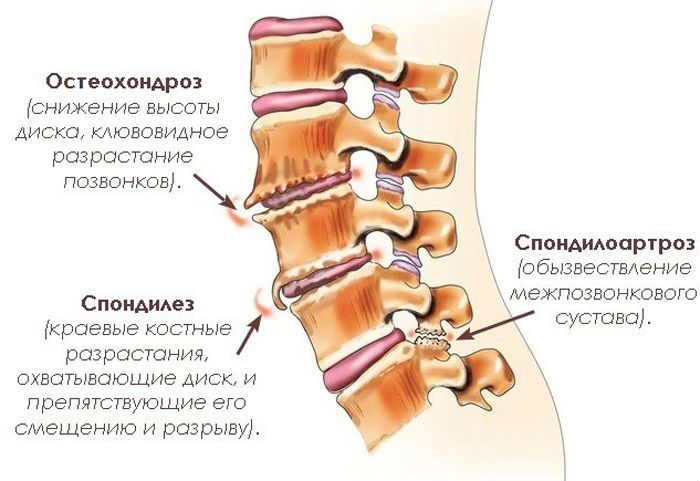
Как многие заболевания опорно-двигательного аппарата, деформирующий спондилез в большинстве случаев выступает логическим следствием и продолжением остеохондроза. Деструктивные изменения межпозвонковых дисков ведут к ослаблению амортизации позвоночного столба, появлению повышенной подвижности позвонков и уменьшению расстояния между ними. Чтобы предотвратить разрушение позвоночника, организм подключает компенсаторные механизмы. Наружные края позвонков начинают разрастаться, формируя так называемые спондилофиты. Служить заменой дискам, поддерживать природную гибкость, формы и изгибы позвоночного столба они не могут, выполняя лишь некоторую опорную функцию.
Патогенетические изменения
Что такое деформирующий спондилез, можно понять, рассмотрев развитие заболевания подробнее.
 Со временем шиповидные разрастания выходят за края позвонков и начинают оказывать давление на позвоночный канал, затрагивая нервные корешки. Именно в этот период заболевание дает о себе знать болями и нарушением подвижности в пораженном сегменте позвоночника.
Со временем шиповидные разрастания выходят за края позвонков и начинают оказывать давление на позвоночный канал, затрагивая нервные корешки. Именно в этот период заболевание дает о себе знать болями и нарушением подвижности в пораженном сегменте позвоночника.
По мере протекания патологических изменений спондилофиты нескольких позвонков могут срастаться между собой в виде арок или скоб, образуя обездвиженные участки, из-за чего происходит выраженная деформация больного отдела — увеличиваются или уменьшаются природные изгибы, появляется боковое искривление позвоночного столба, снижается амплитуда движений. Чаще в процесс вовлекается сегмент из двух или трех соседних позвонков.
Патология может развиться в любом отделе позвоночника. В зависимости от места расположения выделяют деформирующий спондилез шейного, грудного и поясничного отделов. Первый из них наиболее часто встречаемый и опасный. Шейный отдел — самый подвижный, а, следовательно, самый уязвимый. Сдавливание артерий, снабжающих головной мозг, способно привести к микроинсульту или хронической вертебро-базилярной недостаточности. Признаки, которые могут свидетельствовать о развитии спондилеза в этом отделе: беспричинные головокружения, потемнение или затуманивание перед глазами, шум в ушах, перепады давления, внезапно появляющаяся резкая боль в шее и затылке, иногда иррадирующая в плечо, спускающаяся вниз по руке. На задней поверхности шеи появляются выпячивания в виде небольшого горба, при поворотах слышны легкие похрустывания.
Поясничный отдел также подвержен деформации достаточно часто. Наиболее характерные признаки дегенерации позвонков: ощущение скованности, тяжести, онемения в нижней части спины, невозможность низко нагнуться, дотянувшись руками до пола, появление сильных стреляющих болей, иррадирующих в ягодицу или бедро, усиливающихся при ходьбе. Нередко развивается хромота.
Грудной отдел менее остальных рискует стать местом развития спондилеза из-за малой подвижности, но именно в нем заболевание обнаруживается уже при запущенной стадии. В этом отделе болезнь проявляется ноющими тупыми болями за грудиной, в расположении ребер, нередко отдающими в спину или опоясывающими. Вероятны нарушения дыхания, покалывания в области сердца, ошибочно наводящие мысли о стенокардии.
Причины и стадии развития
В медицине нет понятия «отложения солей», из-за которых, якобы, начинается процесс деформации. Скорее, это своеобразная защита организма, с помощью которой он пытается сохранить стабильность. Деформирующий спондилез позвоночника непосредственно не связан с воспалительными явлениями, он является одной из форм дегенеративно-дистрофических изменений тканей. Непосредственная причина болезни — разрушение межпозвоночных хрящей.
Точная этиология деформирующего спондилеза остается до конца невыясненной, но известны закономерности, определяющие зависимость развития болезни от ряда факторов риска. К ним относятся:
- пожилой возраст;
- регулярные физические нагрузки позвоночника, связанные с поднятием тяжестей, длительном пребывании в сидячем положении;
- эндокринные заболевания, влияющие на внутритканевый обмен;
- ожирение;
- врожденная предрасположенность к патологии позвоночника;
- пороки строения фасеточных суставов.
В развитии деформирующего спондилеза принято выделять три стадии:
- На первой спондилофиты только начинают формироваться, не выходя за границы позвонков. Болевые симптомы отсутствуют, нарушений двигательной функции нет. Вероятно периодическое появление утомления и дискомфорта в области поражения.
- Разрастания выражены сильнее, шиповидные острые выступы выступают за края межпозвоночных дисков. Появляются ноющие приступообразные или постоянные боли различной интенсивности, нарушается амплитуда движений. Признаки, обычные для второй стадии болезни, служат поводом для обращения к врачу, большинство случаев деформирующего спондилеза выявляется именно в этот период.
- Третья стадия характеризуется соединением остеофитов и сращиванием соседних позвонков между собой. Образующийся костный «мост» обездвиживает деформированный сегмент позвоночника. При заболевании шейного отдела есть опасность бокового искривления шеи из-за постоянного спазма мышц. Процесс сопровождается усилением болевых приступов, ограничением подвижности. Человек вынужден искать и принимать позу, в которой неприятные ощущения уменьшаются. Меняется походка и жестикуляция, напряжение в пораженном отделе постоянно дает о себе знать. Могут развиться частичные или параличи конечностей, межпозвоночные грыжи.
Диагностика и лечение
Выявлением этого вида патологии позвоночника занимается врач-невролог или вертебролог. Исследование включает внешний осмотр области позвоночника, выяснение симптоматики и инструментальное обследование.
К наиболее информационным методам относят магнитно-резонансную томографию. Процедура позволяет визуализировать остеофиты, рассмотреть их расположение и форму, определить характер и степень влияния разрастаний на позвоночный канал, выявить грыжи и факт компрессии нервных волокон.
Кроме МРТ проведение диагностики спондилеза возможно с помощью компьютерной томографии и рентгенографии.
К сожалению, обратное развитие дегенеративных изменений, восстановление позвонков и других компонентов позвоночника невозможно. Лечение деформирующего спондилеза направлено на снятие симптомов, максимальное замедление разрушения тканей.
Хирургическая операция показаны в редких случаях, когда сдавливание нервных окончаний ведет к невозможности нормального функционирования внутренних органов или параличу конечностей. Часть остеофитов, защемляющих позвоночный канал, удаляется. Для того, чтобы не произошло смещения позвонков, между ними ставят специальный поддерживающий имплант.
Учитывая, что прогрессирование спондилеза идет довольно медленно, основными методами лечения заключаются в медикаментозном обезболивании, улучшении кровообращения в пораженной области, физическом противодействии процессам изменения позвоночных тканей.
Болевой синдром купируется с помощью перорального приема нестероидных противовоспалительных средств: Ибуклина, Деклофенака, Мовалиса. Сильные боли снимаются инъекциями анальгетиков: используются Новокаин, Баралгин. Местно применяют мази на основе капсаицина.
Миорелаксанты помогают расслабить спазмически сжатые мышцы, а хондропротекторы — несколько улучшить трофику тканей межпозвоночных дисков.
Большую помощь в лечении деформирующего спондилеза оказывают физиотерапевтические процедуры. Воздействие диадинамических токов, ультразвука надолго устраняют симптомы, активируют обменные процессы. По усмотрению лечащего врача могут быть разрешены к использованию альтернативные методы лечении: углоукалывание, мануальная терапия.
Лечебно-восстановительная физкультура в борьбе со спондилезом играет едва ли не главную роль. Крепкий мышечный корсет, который формируется при правильной физической нагрузке, служит поддержкой ослабленному позвоночнику, замедляет патологические процессы, предотвращает обострения. Упражнения на вытягивание способствуют сохранению подвижности. Часто с помощью физкультуры удается остановить прогрессирующее заболевание и сохранить активность.
Лечение спондилеза — длительный и сложный процесс, требующий упорства. Кроме перечисленных мер, необходимо следить за осанкой, за тем, как организовано рабочее место, правильно распределять физическую нагрузку.